Organ nakli
Giriş
Bir organ naklinde, bir hastadan alınan hastalıklı bir organ, bir donörden alınan aynı organla değiştirilir. Bu organ bağışçısı genellikle yakın zamanda öldü ve ölümü açıkça kanıtlanırsa organlarının alınmasına razı oldu.
Akrabalar veya ortaklıklar gibi özel bir ilişki varsa, yaşayan insanlar da bağışçı olarak kabul edilebilir. Bununla birlikte, yalnızca bir çift organ (böbrek gibi) veya bir organ bölümü (bir karaciğer parçası gibi) bağışlanabilir. Tabii ki donör için de bir risk var.
Bir organ nakli genellikle uzun bir süreçten önce gelir. Her şeyden önce, hastanın ve organın tam bir iyileşme beklentisinin olmadığı tespit edilmelidir. dönülemez hasarlı. Sonra hasta uzun süre devam ediyor Nakil listesi yeni bir organın gelecekteki tüm alıcılarının listelendiği. Bekleme süresinin çok uzun olması ve ameliyattan önce hastanın ölmesi nadir değildir.
Bir hasta için uygun bir organ bulunduğunda şanslı bir durum ortaya çıkarsa, aşağıdaki işlemler hızlı bir şekilde yapılmalıdır. organ organ vericisinden olabildiğince çabuk çıkmalı kaldırıldı ve soğutuldu saklanır ve alıcıya taşınır. Buna ulaşan bu kırık organ çıkarıldı ve aynı nişan içinde yeni organ yerleştirildi.
Tüm süreçlerin olabildiğince hızlı işlemesi için, ölümünden sonra organ bağışı yapmaya hazır olan tüm insanlar birleşmelidir. Organ bağış kartı yanınızda taşıyın. Yasal belirsizlikler nedeniyle potansiyel olarak hayat kurtaran birçok organ çıkarılamaz.
Organ Nakli Riskleri
Organ naklinin riskleri çok fazla olabilir ve esas olarak üstlenilene odaklanabilir. ameliyat. Bir organ değiştirildiğinde büyük damarlar kesilmelidir. Bu damarlar hasar görürse, hasta çok kısa bir süre içinde büyük miktarlarda ve muhtemelen kanın bir kısmını kaybedebilir. Kan kaybı ölmek. Aksi takdirde, operasyonlarda ortaya çıkabilecek tüm genel riskler, özellikle daha büyük bir yapıya sahip olanlar, örneğin Anesteziden kaynaklanan komplikasyonlar. Özellikle kalp veya akciğer nakillerinde insan vücudu bir Yaşam destek-makine stresli.
Nakledilen organ da zorluklara neden olabilir. Yeterince hızlı nakledilmezse veya kan kaynağına yeterince verimli bir şekilde bağlanmazsa, tam işlevini elde etmek mümkün olmayabilir. Ayrıca bir yenilenmiş organ yetmezliği gel. Bu, bir Reddetme reaksiyonu organ alıcısının bağışıklık sisteminin yabancı organa karşı döndüğü yer. Bu savunma tepkisini bastırmak için hastaya sorulacaktır. İmmünosupresanlar uygulanan. Bunlar bağışıklık sistemini baskılayan ilaçların yanı sıra aşağıdaki gibi yan etkilerdir. Mide bulantısı ve kusma, daha hafif olanlar Enfeksiyona duyarlılık veya baş dönmesi sahip olabilmek.
ret
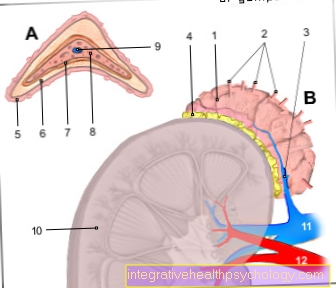
Bu organ naklinden sonra organ reddi için geçerlidir. Alıcının nakledilen organa karşı bağışıklık sistemi. Savunma hücreleri, organın daha sonra savaşan yabancı hücreler olduğunu tanır. Mekanizma, bakteri veya virüs enfeksiyonuna benzer. Vücut sözde oluşturur antikorile işbirliği yapan Enflamatuar hücreler doğrudan dış dokuya karşı ve ona zarar vermeye ve sonunda onu parçalamaya çalışın.
İtme yoğunluğu ve seyri değişebilir, bu yüzden farklı reaksiyon biçimleri tanımlandı.
Bir hiperakut reddi bu ani bir tepkidir. Karşılık gelen antikorlar, örneğin şu adreste zaten mevcuttur: Kan grubu uyumsuzluğu ve greft ile hemen reaksiyona girer. Toplu halde olur Pıhtılaşma reaksiyonlarıbu hayatı tehdit edici olabilir ve biri donör organın derhal çıkarılması gerektirir.
bir akut ret tarafından da desteklenmektedir bağışıklık sistemi aracılıdır, ancak yalnızca kursta gerçekleşir. Uzmanlar, birkaç gün sonra ve hatta aylar veya yıllar sonra, bazı bağışıklık hücrelerinin (T lenfositleri) yabancı dokudaki protein yapılarına karşı döndüğüne inanırlar. Bu reaksiyon, bağışıklık sistemini baskılayan ilaçlar olan immünosupresanlar uygulanarak önlenebilir. Dolayısıyla bu akut bir ret Donör organın çıkarılmasıyla mutlaka ilişkili değildirancak tekrarlanan olaylarla hücrelere zarar verir ve nihayetinde organ yetmezliğine yol açar.
Akut, hızlı reaksiyonların aksine, bazı hastalarda da meydana gelir. kronik ret üzerinde. Bu olur yıllar içinde ve donör organdaki besleyen kan damarlarının hasar görmesinden kaynaklanır. Sonraki yara izi ile birlikte iltihaplanma, damar sisteminin daralmasına neden olarak dokuya zayıf kan akışına yol açar. Organ, tamamen başarısız olana ve değiştirilmesi gerekene kadar kademeli olarak işlevini kaybeder.
Kemik iliği bağışı
Kemik iliği bağışı, kan yapıcı sistemi etkileyen kötü huylu tümör hastalıklarının tedavisinde önemli bir rol oynar. Bu tür hastalıkların örnekleri şunlardır: akut lösemi, kronik miyeloid lösemi (CML), Hodgkin lenfoma veya non-Hodgkin lenfoma, ayrıca tümör hastalıkları olmayan aplastik anemi ve talasemi.
Kemik iliği, kan oluşumu için önemli olan kök hücreleri içerir. Bununla birlikte, kök hücre elde etme süreci giderek daha fazla bağışçı dostu hale geliyor. Kök hücre elde etmek için bir kemiğin gerçekten delinmesi giderek daha nadir hale geliyor, ancak bunun yerine kök hücre aferezi kullanılmaktadır. Bu, donöre kan oluşumunu uyaran ve dolaşımdaki kandaki kök hücrelerin içeriğini filtrelemeleri için artıran bir maddenin verilmesini içerir. Kemik iliği veya kök hücreler, hastanın kendisinden veya uyumlu olması gereken başka bir donörden gelebilir.
Hasta yoğun bir şekilde kemik iliği veya kök hücre bağışı almaya hazırdır. Oldukça etkili bir radyo-kemo tedavisi, hastadaki tüm kan oluşturan hücreleri yok eder ve bu da çoğu zaman kanserin de ölmesine neden olur. Daha sonra donör materyal kana eklenir ve kan oluşturan sistem normalleşebilir.
Bağışıklık sisteminin baskılanması, işleyen bağışıklık hücrelerine sahip kişilerin alamayacağı enfeksiyonlara yol açabilir. Organ hasarı ve tehlikeli damar tıkanıklıkları da meydana gelebilir.
Başarılı ve karmaşık olmayan bir kök hücre naklinden sonra kanserin yeniden gelişme olasılığı vardır. Nakilden sonra hasta üzerindeki yük olabildiğince düşük tutulmalıdır, bu nedenle burada tıbbi bir bağışıklık baskılama da yapılmalıdır. Bu sayede kanser tamamen ömür boyu iyileşebilir.
Konuyla ilgili daha fazlasını okuyun: Kemik iliği bağışı ve kök hücre bağışı
Böbrek nakli
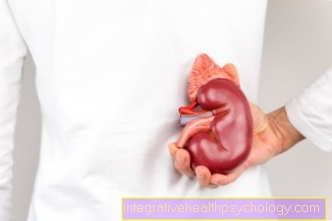
Böbrek nakli genellikle şunları içerir: Hastanın pelvik boşluğundaki verici böbrek bozulmuş böbrekleri çıkarmadan nakledilir. Bu, prosedürü biraz daha az karmaşık hale getirir ve en azından bu noktada komplikasyonları önler. Organ, bacak ve mesanenin damar sistemine bağlıdır.
Çoğu durumda, bağışçı hala hayattadır ve hastayla bir aile veya evlilik ilişkisi vardır. Bir kişi bir böbrekle geçebileceğinden, bu tür bir organ nakli bir böbrek hastalığına sahip olabilir. Yaşayan bağış kabul edilebilir. Bu terapi seçeneğinin amacı çoğunlukla diyaliz hastaları Hastaları, yaşam kalitesini önemli ölçüde artırabilen kalıcı renal replasman tedavisinden sağlamak. Hastalar performansta bir iyileşme fark eder, ölüm oranı düşer ve metabolik durum düzelir. Ayrıca maliyetler tedavisi uzun vadede görülür Böbrek nakli daha ucuz Yıllarca süren diyaliz tedavisinden daha.
Böbrek naklinden önce, uygunluk verici organın kontrol olmak. Ek olarak, hastaya şiddetli kalp rahatsızlığı yok, zor olan Kanser veya bir mevcut enfeksiyon sahip olmak. Başarılı bir organ nakli ve karmaşık olmayan takip bakımı ile, böbrek nakli, nakledilen tüm organların en uzun süre çalışmasını sağlar.
Karaciğer nakli
Almanya'da her yıl yaklaşık 1000 hastaya yeni karaciğer parçaları verilmektedir. Donör organların kaynağı çoğunlukla merhumdanbir karaciğer, iki muhtaç hasta arasında paylaşılabilir. bir Yaşayan bağış bir dereceye kadar bu da mümkün. Bu şekilde, ebeveynler hasta çocuklarına büyük bir hasar veya dezavantaj yaşamadan karaciğerlerinin bir kısmını bağışlayabilirler - karaciğer kendini iyi bir şekilde yenileyebilir.
Karaciğeri işlev ve yapısında bozan veya tahrip eden çok sayıda hastalık, karaciğer naklini çeşitli hastalıklar için önemli bir tedavi yaklaşımı haline getirmektedir. Hastalıklar farklı nitelikte olabilir, ancak burada sadece birkaçı belirtilmiştir: Karaciğer dokusuna bir virüsün neden olduğu karaciğer parankimi hastalıklarıhepatit veya aracılığıyla alkol kötüye kullanımı kalıcı olarak hasar görmüş; Safra yolu hastalıkları, örneğin kronik iltihaplanma veya safra kanallarının tıkanmasının artması; Gibi metabolik hastalıklar Wilson hastalığıGalaktozemi veya glikojen depo hastalığı; Diğer şeylerin yanı sıra karaciğerde virüsler, ilaç kullanımı veya hamilelikten kaynaklanan vasküler hastalıklar HELLP sendromu Ortaya çıkabilir; Karaciğer kanserleri ve karaciğer yaralanmaları.
Karaciğerin organ nakline izin verilir bitmiş değil hasta bir Portal ven trombozu uğrar. Portal ven, karaciğerin ana damarıdır ve trombüs tarafından bloke edilirse donör organın sağlığını tehlikeye atabilir. Hastanın psikolojik geçmişi de bir ameliyattan önce analiz edilmelidir. Orada bir Alkol veya uyuşturucu bağımlısıysanız karaciğer nakli yapılmamalıdır.aksi takdirde organ çok fazla strese girecektir.
Uzun süreli hasta sağkalımı ile başarılı karaciğer nakli, tüm hücresel faktörlerin uyumluluğuna büyük ölçüde bağlıdır. Güçlü bağışıklık bastırma, reddedilmeme ve tam işlevin sürdürülmesi olasılığını artırabilir. Komplikasyonlar, kanamadan veya safra kanalı sisteminin eksik bağlantısından kaynaklanabilir.
Kalp nakli
İnsan dolaşımı dışındaki kalp, nakil için uygun olan tüm organlar arasında en kısa raf ömrüne sahip olduğu için, bir donör organın atanması ve organ naklinin kendisi mümkün olduğu kadar çabuk başlatılmalıdır. kalp nakli için tek sebep genellikle bir şiddetli kalp yetmezliği temsil etmek.
Bir naklin endikasyonu, aciliyeti, önceden her hasta için ayrı ayrı hesaplanır. Bu bağlamda bir Oylama sistemi kalbin işleyişiyle ilgilidir. Örneğin, Kalp atış hızı, Strok hacmi ve ortalama Tansiyon. Potansiyel bir donör kalbi kimin alacağı çeşitli faktörlere bağlıdır. Hastanın yeni bir kalbe ne kadar acilen ihtiyacı olduğunu ve hastanın ne kadar süredir yeni bir organ beklediğini hesaba katar. Ayrıca çıkarma ile ekim arasındaki süre yani doğum ve operasyon süresi de hesaba katılmalıdır (maksimum 3-4 saat). Kalbin boyutu, organ vericisinin vücut ağırlığına veya yapısına bağlıdır, bu nedenle verici ve alıcı arasındaki fark budur. % 20'den fazla değil olabilir. Organ, hücresel düzeyde de büyük ölçüde uyumlu olmalıdır.
Operasyon sırasında hasta bir Yaşam destek-makine kalp çıkarılmadan önce bağlanır. Hastanın vücudu 26-28 ° C'ye (Hipotermi) hücre çürümesini en aza indirmek için. Yeni organ hastanın kan damarlarına bağlanır ve ardından kalp tekrar harekete geçirilir. İçinden Güçlü immünosupresanlar ile takip tedavisi olabilir Reddetme reaksiyonu Muhtemelen önlendi, bu büyük olasılıkla ilk dört hafta içinde.
Yeni bir kalbi olan hastalar büyük olasılıkla bir kalpten ölür Bakteri veya mantar enfeksiyonuOperasyonu takiben. Patojenlerle savaşmak için bastırma nedeniyle bağışıklık sistemi çok zayıf. Hakkında yarım tüm kalp nakli hastalarının ilk 5 yıl içinde ameliyattan sonra Vasküler hastalık kalpte, nakil vaskülopatisi denir.Bununla klinik olarak normal olabilir Kalp krizi gel.
Akciğer nakli
Bir akciğer nakli için, sadece bir veya daha fazla akciğer lobu, bir akciğerin tamamı veya her iki lob kullanılabilir. Önceki hastalığa bağlı olarak, çeşitli seçenekler arasında bir seçim yapılır. Aşağıdaki hastalıklar genellikle son aşamada akciğer naklini gerekli kılar: tedaviye dirençli sarkoid, KOAH (Kronik Obstrüktif Akciğer Hastalığı), Pulmoner hiperinflasyon (anfizem), Akciğer parankimi hastalığı (fibrosis), Kistik fibrozisbronşların kronik iltihabı veya genişlemesi ve büyük akciğer lezyonları.
İçinde ameliyat göğüs kafesi olur önden açıldı ve iki taraflı transplantasyon durumunda, her seferinde bir akciğer değiştirilir. Bu genellikle bir kalp-akciğer makinesi kullanmamak gerekli, bu da cerrahi çabayı azaltır. Ancak operasyon sırasında dolaşım bozuklukları varsa veya oksijen satürasyonu kritik bir aralığa düşerse yine de kullanılması gerekebilir.
Diğer Komplikasyonlar kanayabilir veya Reddetme reaksiyonları geçmişte olun. Örneğin, hastanın bir Kalp yetmezliği, bir Kan zehirlenmesi (kan zehirlenmesi), Karaciğer veya böbrek yetmezliği, kanser veya Bağımlılık bozukluğu (Alkol, uyuşturucu, ilaç) organ nakli yapılamayabilir. Akciğer nakli sadece büyük kliniklerde (esas olarak üniversite kliniklerinde) yapılır. Bu nedenle, çoğunlukla çok spontane olan operasyonun planlaması buna dayandırılmalıdır.
Kornea nakli

Kornea nakli şu: en sık gerçekleştirilen nakil. Yalnızca Almanya'da, her yıl yaklaşık 5000 civarında bu tür operasyon gerçekleştirilmektedir. Ölümlerinden sonra daha fazla insan bağışçı olarak bulunsaydı, bu sayı daha da yüksek olurdu - ihtiyaç arzın çok üzerinde.
Nakil ya bir bütün olarak ya da sadece bireysel katmanlar için gerçekleştirilebilir. Her şeyden önce, alıcı içinde oftalmolojik cerrahi korneayı çıkarır bağış materyalini ekleyebilmek için. Tüm kornea katmanları aktarılırsa buna denir perforan keratoplasti. Tek tek katmanları aktarırken, biri lameller keratoplasti.
Bağışa alternatif olarak, Kornea hazırlığı vücudun kendi kök hücrelerinden yapılır. Vücudun kendi hücreleri olduğu için naklin reddedilmesi imkansızdır.
Korneanın organ nakli şu hastalıklardan dolayı gerekli olabilir: korneal malformasyon, keratokonus, korneada yara izi, korneanın tutulduğu gözde yaralanmalar veya gözleri etkileyen ve korneaya saldıran enfeksiyonlar.
Organ bağışı süreci
Bir organ bağışçısı ölürse, kişisel verileri Alman Organ Nakli Vakfı (DSO), buna en yüksek otorite denir Eurotransplant temas. Eurotransplant, Avrupa çapında organ nakli ödüllerini koordine eden bir tıp merkezidir.
Nakil listesindeki bir hasta için uygun bir organ bulunduğunda, her şeyin hızlı bir şekilde gerçekleşmesi gerekir. Donörün ölümünden sonra, doku zamanla daha fazla hasar görür ve bu nedenle doku koruyucu bir solüsyonla yıkanmalı, serin bir yerde saklanmalı ve başarılı bir transplantasyon için hızla kullanılmalıdır.
Farklı olan organlar varmı işleyen fiziksel dolaşımın dışında farklı süreler boyunca tutulabilir. kalp 4 saatte en düşük raf ömrüne sahiptir. Daha büyük organlarda böbrekler 36 saat içinde mümkün olan en uzun aralıklarla nakledilebilir. Kornea diğer organlar kadar güçlü kan akışına maruz kalmaz, bu nedenle daha sağlamdır ve 72 saate kadar buzdolabında saklanabilir.
Her tür şey Organ alıcısı bu nedenle olmalı her zaman ulaşılabilir böylece ilgili hastaneye hemen kabul edilebilir. içinde 2 ila 3 saat organ alıcısı sorumlu kişiyle iletişime geçebilmelidir Nakil merkezi tanıtmak.
Bir Yaşayan bağış operasyon planlaması daha kolay ve zaman baskısı olmadan yapılabilir. Çok sayıda tartışma ve inceleme, her iki tarafı da prosedürü yeniden gözden geçirmeye ve transfer edilen dokunun uyumluluğunu sağlamaya teşvik etmelidir. Of the verici nihai olmalı Kararı bir komisyona açıklayınmüdahale lehine veya aleyhine kim karar verebilir. Bağışçının kendi iradesiyle hareket etmesi sağlanmalıdır.
Organ alıcısı da operasyona hazırlıklı olmalıdır. Bu hazırlık, hem erken hem de kapsamlı bir araştırmayı ve aynı zamanda Bağışıklık sistemi hastanın. Muayeneler bir yandan iltihaplanma ve önceden var olan bazı yüksek riskli hastalıklar gibi risk faktörlerini belirlemeye hizmet eder. yanında Laboratuvar teşhisleri kan ve idrar bir olur EKG yazılı X-ışını görüntüsü akciğerler tarafından yapılmış, göbek Ultrasonik incelendi ve bir kolonoskopi gerçekleştirillen. ek olarak kan grubu Hastanın oranı belirlenir ve doku, riskten kaçınmak için Reddetme reaksiyonu küçültülmüştür. Hastayı organ nakline hazırlamanın bir başka yönü de, İmmunosupresyon. Vücudun yabancı organa tepkisini olabildiğince düşük tutmak için bağışıklık sistemi büyük ölçüde bastırılır.
Operasyonun kendisi organa bağlı olarak farklı çabalarla gerçekleştirilir. Dolaşım sisteminin parçası olan organlar - kalp ve akciğerler - Yaşam destek-makine işlevlerinde değiştirilebilir. Bu, uzun bir hastanede kalış süresi ve kapsamlı rehabilitasyon önlemleri ile sonuçlanan çok büyük bir prosedürdür. Nakledilen organın işlevi, bir yandan hastanın sağlığını sağlamak, diğer yandan da alıcı organizma tarafından kabul edilip edilmediğini kontrol etmek için ameliyat sonrası dönemde sürekli kontrol edilmelidir.