Glioblastoma
eşanlamlı sözcük
Glioblastoma multiforme
Giriş
Glioblastoma en yaygın kötü huyludur Beyin tümörü Yetişkinlerde, WHO'nun primer tümör sınıflandırmasına göre çok kötü prognozu nedeniyle Merkezi sinir sistemi en şiddetli derece, yani bir Derece IV glioblastoma,
sınıflandırılmıştır. Glioblastoma, histolojik olarak beynin destek dokusunun (glial hücreler) hücrelerine benzeyen astrositik tümörlerden (gliomalar) biridir. Gliomlar, glial hücrelerin progenitör hücrelerinden gelişir ve bu nedenle beyin tümörleridir (birincil beyin tümörleri).

Sıklık
Glioblastoma, yetişkinlerde en sık görülen kötü huylu beyin tümörüdür. Genel olarak beyin tümörü insidansının 100.000 kişi ve yıl başına 50 civarında olduğu söylenir; birincil beyin tümörleri arasında, gliomalar 100.000 kişi ve yılda 4-5 yeni vaka ile en yaygın olanıdır. En yaygın glioma,% 50'den fazlası ile glioblastomdur ve tüm birincil beyin tümörlerinin yaklaşık% 25'ini oluşturur. Bu nedenle, yeni glioblastoma vakalarının sayısı 100.000 kişi ve yılda yaklaşık 3'tür.
En sık 60 ile 70 yaşları arasında görülür. Bununla birlikte, önemli ölçüde daha genç insanlar da etkilenir. Erkekler neredeyse kadınlardan iki kat daha sık hastalanır. Glioblastomlar çocuklarda çok nadirdir. Neyse ki, beyin tümörleri diğer tümörlere kıyasla nadirdir. Tüm kanser hastalarının sadece yaklaşık% 2'si beyin tümöründen muzdariptir.
olay
Glioblastomalar merkezi sinir sisteminde (CNS) her yerde büyür, ancak çoğunlukla Beyin. Beynin sinir liflerinden oluşan kısmından başlarlar (Beyaz madde). Tümörler, çoğunlukla serebral korteksin (subkortikal), ancak kabuğu da yakalayabilir. Tüm serebral loblarda, aynı zamanda beynin iki yarısını birbirine bağlayan sözde çubukta da bulunabilirler.Yarıküreleri) bağlanır. Çubuktan çıkıntı yapan bir glioblastoma (Korpus kallozum) her iki taraftan ön beyin bölgelerine (Ön loblar) yayılacak Kelebek glioması aranan. En az iki beyin lobunun istilası ile beyin dokusunda yoğun infiltrasyon varsa, biri Gliomatoz serebri. Bazen glioblastomalar da kasa boyunca büyür (forniks), çubuğun altında bulunan Talamus ve nadiren de ortada Beyin sapı.
Görünüm
Mikroskobik olarak, glioblastoma, kendine özgü çekirdeklere sahip farklı boyut ve şekillerde multiform (multiforme) hücreler ile karakterize edilir. Hücrelerin çoğu hücre çekirdeği bölünmesindedir (mitoz). Tümörün hızlı büyümesi ve tümör dokusu tarafından üretilen bir damar oluşturan faktörün salınması, kusurlu bir duvar yapısına sahip yeni anormal (patolojik) damarların oluşumuna yol açar. Bu, küçük damar genişlemesine (anevrizmalar ve varisler), kısa arter ve ven devrelerine (arteriyovenöz anastomozlar) ve sözde "erken damarlara" yol açar. Bu genellikle kanamaya (apoplektik glioma) ve tümörün yetersiz beslenmesine yol açar, bu da tümör içindeki aktif hücrelerin ölümüne (nekroz) yol açar. Bu nekrotik tümör alanları genellikle doğrusal olarak düzenlenmiş, yeni oluşan (neoplastik) hücrelerden oluşan psödopalizasyonlarla çevrilidir.
Ek olarak, tümörün etrafındaki vasküler sistemden sıvı birikmesi (peritümöral ödem) nedeniyle doku şişmesi gelişir ve bu da genellikle tüm yarım kürenin şişmesine yol açar.
nedenleri
Bir glioblastoma birincil (çoğunlukla yaşlı hastalar) olabilir, ancak aynı zamanda birinin ilerleyici büyümesi (ilerlemesi) nedeniyle ikincil olabilir. astrositom DSÖ III. Derece ortaya çıkar (çoğunlukla orta yaşlı hastalar). Astrositomlar, astrositler adı verilen belirli glial hücrelerden gelişir ve glioblastomalar gibi gliomalar grubuna dahildir.
Genetik faktörlerin gelişiminde rolü BEYİn tümörü son yıllarda giderek daha fazla ön plana çıktı. İkincil glioblastomlu hastaların ana ayırt edici özelliği, hücre döngüsünü (tümör baskılayıcı) kontrol eden p53 proteinindeki bir değişiklik (p53 mutasyonu) ve kromozom 17'de gen kaybıdır (alel kaybı). tipik olarak bir EGF reseptör gen duplikasyonu (amplifikasyon) veya EGF reseptörünün aşırı bir üretimi (aşırı ekspresyonu) bulunan birincil glioblastoma. EGF reseptörü, epidermal büyüme faktörü için bir kenetlenme noktası görevi görür (Epidermal büyüme faktörü), hücre döngüsünde bir sinyal molekülü görevi görür. Glioblastomalar genetik olarak çok farklıdır (heterojen) ve% 20 civarında bir gen kaybına (delesyonlar) ve iyi bir% 50 oranında gen kopyalarına sahiptir. En yaygın bulgu, tüm vakaların dörtte üçünde 10. kromozomda gen kaybıdır.
Ancak beyin tümörlerinin çoğu için genetik faktörler hiçbir rol oynamaz. Çevresel faktörler de yalnızca ikincil bir rol oynar. Plastik PVC içerisindeki vinil klorür, çevresel faktörleri etkileyen bir örnek olarak gösterilebilir.Nadir görülen kalıtsal hastalıklar olan Li-Fraumeni sendromunda ve Turcot sendromunda kalıtsal bir genetik faktör gözlemlenebilir. Glioblastomlar burada ailelerde görülür.
Glioblastoma için risk faktörleri
Glioblastomun nedenleri tam olarak anlaşılamamıştır. Glioblastomaların büyük çoğunluğu kendiliğinden yani rastgele gelişir. Bununla birlikte, yüksek radyasyona maruz kalma bir risk faktörü olarak tanımlanabilir. Ayrıca, genellikle etkilenenlerin tümör riskinin arttığı nadir genetik hastalıklar da vardır, örn. Li Fraumeni Sendromu. Bu tür hastalıklar da glioblastom gelişimi için bir risk faktörü olarak kabul edilir. Ek olarak, 3. derece beyin tümörlerinin zamanla daha kötü huylu hale gelmesi nadir değildir ve bu nedenle bir glioblastoma (4. derece) gelişebilir. Bu sürece denir kötü huylu ilerleme. Başka bir beyin tümörü temelinde, terapi altında bile bir glioblastom gelişebilir. Biri teknik terimlerle birinden bahsediyor ikincil glioblastoma.
belirtiler
İlk klinik semptomlar birkaç hafta sonra veya daha erken ortaya çıkar. baş ağrısı (35%), epileptik nöbetler (% 30) ve psikolojik değişiklikler (% 16) en yaygın başlangıç semptomlarıdır. bir intrakraniyal basınç artışı tümörün yer kaplayan etkisi ve buna bağlı serebral akış (likör dolaşımı) rahatsızlığı nedeniyle baş ağrısı, mide bulantısı, Kusmak ve görme bozukluğuna yol açabilen optik sinirin (konjestif papilla) çıkış noktasında şişme (ödem). Felç, tümörün yayılmasından da kaynaklanabilir. Semptomların nöbet benzeri kötüleşmesi, tümörden kaynaklanan kanamaya (apoplektik glioma) bağlıdır ve nadir değildir.
Konumuz altında daha fazla bilgi bulabilirsiniz: Beyin tümörü belirtileri.
Teşhis
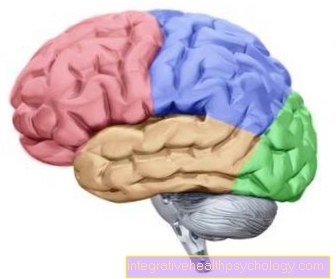
Bilgisayarlı tomografide (BT), glioblastomlar farklı yoğunluklar, bulanık tümör sınırları, tümör içinde merkezi nekroz ve tümör çevresinde büyük ödem (peritümöral ödem) ile karakterizedir. Görüntü kontrastını artıran bir madde olan kontrast maddesinin uygulanmasından sonra, kontrast madde özellikle tümörün periferik bölgesinde birikir. Küçük tümörlerde halka yapısı görünür hale gelir, daha büyük olanlarda ise çelenk oluşumu görülür. Glioblastomların yaklaşık% 7'sinde tümör kanamaları görülebilir.
Beynin MRI'sında tümörün kısmen çubuğun üzerine yayıldığını görebilirsiniz. Kontrast ajan uygulamasından sonra kontrast ajan katı tümör parçalarında birikir. Glioblastomun tipik MRI görüntüsü, rezidüel kanamayı ve geniş, parmak şeklinde peritümöral ödemi de içerir. Bunu büyük, nekrotik bir beyin metastazından ve beyin apsesinden ayırmak zor olabilir.
Anjiyografi de yapılabilir, ancak artık glioblastomların tanısında bir standart değildir. Kontrast ortam, kan damarlarına enjekte edilir ve damarlar, X-ışınları veya MRI gibi tanısal görüntüleme yöntemleri kullanılarak görüntülenir. Glioblastomalarda anjiyografi, vakaların% 60-70'inde patolojik damarlarda kontrast madde birikimini ortaya koymaktadır. Tümörden drene olan damarlar, kanın arteriyovenöz anastomozlardan damarlara çok hızlı aktığını gösteren arteriyel fazda ("erken damarlar") zaten gösterilmektedir.
Anjiyografi hakkında daha fazlasını buradan okuyun
Tümör tipinin kesin teşhisi dokuda (histolojik olarak) yapılır. Pek çok ameliyat edilemeyen tümör durumunda, radyasyondan önce tümör tipinin histolojik olarak doğrulanması arzu edilir. Çok küçük bir beyin dokusu parçasının kesildiği beyin biyopsisi, ya tümör küçültme ile aynı anda açık olarak ya da minimal invaziv, yani en küçük yaralanma ile lokal anestezi altında gerçekleştirilir.
Ayrıca şunlarla da ilgilenebilirsiniz: Beyin biyopsisi ve Son dönem glioblastoma
Beynin MR görüntülemesi - ne görüyorsunuz?
Genellikle bir görüntüleme testi kullanılarak bir glioblastomdan şüphelenilir. Çoğu zaman bu manyetik rezonans görüntülemedir. Tipik bulgu, homojen (tek tip) bir yapıya sahip olmayan bir tümörü gösterir. Katı kısımlar (katı kısımlar) kanla çok iyi beslenir ve bu nedenle çok fazla kontrast maddesi emer. Bu ilk bakışta belirgindir. MRI görüntüsünde çok parlak ve tam anlamıyla parlıyorlar. Ayrıca kontrast ortamı için girintiler de vardır (MRI'da parlak görünmeyen alanlar). Bunlar kistik parçalar veya ölü hücre kümeleridir (nekrozlar), bunlar bir kan damarı tarafından sağlanmaz ve bu nedenle kontrast ortamı ememez. Tümör genellikle hemen ödem (şişmiş hücreler) olarak görülür. Tümörün yer kaplayan etkisi genellikle ilk tanıda fark edilir, yani; orta hat zaten tümör büyümesiyle yer değiştirmiştir. Ancak kesin teşhis için mutlaka bir numune alınmalı ve mikroskop altında incelenmelidir. Sadece patolog glioblastoma tanısını kesin olarak doğrulayabilir.
Da daha fazlasını oku: Beynin MR görüntüsü
WHO - derece
Dünya Sağlık Örgütü (DSÖ) beyin tümörlerini büyüme davranışlarına göre 4 gruba ayırır. Derece 1 tümörler yavaş büyür ve iyi huylu olarak kabul edilir. 4. derece tümörler son derece hızlı büyür ve çok kötü prognoza sahiptir. 2. ve 3. derece tümörler arada. bir Glioblastoma sinir hücrelerinin destekleyici veya zarf hücrelerinden kaynaklanan bir tümördür, bunlara teknik jargon adı verilir Glial hücreler aranan. Dolayısıyla adı. Hızlı büyümesi ve kötü prognozu nedeniyle glioblastomlar 4. derece tümörlerdir.
1. ve 2. derece
1. derece tümörler WHO tarafından iyi huylu beyin tümörleri olarak adlandırılırken, 2. derece tümörlerde kötü huylu hücreler tespit edilebilir. 2. derece tümörlerin% 50'sinde, daha yüksek düzeyde maligniteye sahip yeni bir tümör (evre 3-4) gelişir, bu nedenle yaşam beklentisi de sınırlıdır. Gliobastoma benzer şekilde, bu tümörler de beynin destekleyici veya zarf hücrelerinden kaynaklanır. 4. derece bir tümör olan glioblastomun aksine, 2. derece beyin tümörleri çok daha yavaş büyür ve önemli ölçüde daha iyi prognoza sahiptir.
3. Derece
Dünya Sağlık Örgütü (WHO) sınıflandırmasına göre, 3. derece tümörler kötü huylu, hızla büyüyen beyin tümörleridir. Prognoz kötü. Tedaviye rağmen birçok hasta 2-3 yıl sonra ölür. Tipik 3. derece tümörler sözde anaplastik astrositomlar; Sinir hücrelerinin destek ve zarf hücrelerinden kendilerine karşı glioblastomalar gibi. Bununla birlikte, glioblastomlar daha hızlı büyümeleri nedeniyle bir 4. grup tümördür Maksimum tedaviye rağmen, ortalama hayatta kalma süresi yaklaşık 1 yıldır.
4. sınıf
4. derece tümörler daha da kötü huyludur, daha hızlı büyür ve tedaviye rağmen yaşam beklentisinde önemli bir azalmaya yol açar. Tümörün ilgili WHO derecesine göre sınıflandırılması bu nedenle hastanın prognozunu güçlü bir şekilde etkiler. Glioblastomlar her zaman çok kötü prognozlu 4. derece tümörlerdir. Elbette, ameliyat edilebilirlik, yer ve kemoterapi ve / veya radyasyon tedavisine yanıt gibi diğer faktörler de hastanın prognozu söz konusu olduğunda önemli bir rol oynar. Glioblastoma için ortalama sağkalım süresi, tanıdan sonra ortalama bir yıldır.
Da daha fazlasını oku: Derece 4 glioblastioma
Yaşam beklentisi / prognoz
Ne yazık ki glioblastoma tedavisi çok zordur. Kalıcı bir tedavi genellikle mümkün değildir. Sonuçta hasta genellikle tümörden ölür. Standart terapi, ameliyat ve ardından radyasyon ve kemoterapiden oluşur. Ne yazık ki, tümör çok hızlı büyür ve çevredeki sinir dokusuna sızar, böylece bir operasyon sırasında tüm tümör hücreleri asla çıkarılamaz. Tümör genellikle geri gelir (nüks). Prognoz ve yaşam beklentisiyle ilgili aşağıdaki rakamlarla, bunların istatistik olduğunun bilinmesi gerekir, bireysel vakalarda hastanın gerçek hayatta kalma süresi büyük ölçüde değişebilir.
İyi cerrahi sonuçlara sahip genç hastalar (<50 yaş) en iyi prognoza sahiptir. % 70'i ilk yıl hayatta kalır. Tanıdan sonra medyan hayatta kalma süresi 17-20 aydır. Sadece yaklaşık yüzde 15'i 5 yıl sonra hala hayatta. Prognoz yaşla birlikte kötüleşir. 50 yaşın üzerindeki hastalarda veya önemli kısıtlamaları olan daha genç hastalarda, ortalama sağkalım süresi, iyi cerrahi sonuca rağmen genellikle bir yılın biraz altındadır. Ameliyatsız veya ameliyat sonrası nörolojik işlevi kötü olan hastalarda prognoz daha da kötüdür. İlk yıl sadece üçte biri hayatta kalır. Ortalama 8 ay sonra ölür. Bireysel hastalar relapslara rağmen nispeten iyi bir yaşam kalitesine sahiptir ve ne olursa olsun birkaç yıl hayatta kalır. Ancak şimdiye kadar bunlar münferit vakalardı. Bu nedenle prognozu olumlu etkileyen faktörler yoğun bir şekilde araştırılmaktadır.
Konuyla ilgili daha fazlasını okuyun: Glioblastoma - bireysel aşamaların seyri
Bir glioblastomun seyri nedir?
Glioblastoma, beyinde çok kötü prognozlu kötü huylu bir tümördür. Tedavi genellikle mümkün değildir. Hastalar tanıdan ortalama 1 yıl sonra ölür. Tümörün pozisyonu uygunsa ve hastanın genel durumu iyi ise önce cerrahi olarak çıkarılır. Ne yazık ki, glioblastoma sinir dokusuna o kadar sızar ki, tüm tümör hücreleri asla çıkarılamaz. Operasyonu bu nedenle radyasyon ve kemoterapi takip eder. Ancak bu sadece hastalığın doğal seyrini geciktirebilir. Nadir bireysel durumlar dışında, tümör geri döner (nüks). Genellikle o kadar hızlı büyür ki beyindeki artan basınç kısa sürede mide bulantısı / kusma ve şiddetli baş ağrıları gibi semptomlara neden olur. Bunu bilinçte rahatsızlıklar takip eder. Artan kafa içi basınç daha sonra nihayetinde beynin belirli bölgelerini hapseder. Beyin sapı etkilenirse, solunum felci ve ölüm sonuçtur. Yukarıdaki tedavi bunu birkaç ay geciktirebilir, ancak hastalığın seyri durdurulamaz ve ölümle sonuçlanır.
Konuyla ilgili daha fazla bilgi edinin: Bir glioblastomun seyri
Son aşama neye benziyor?
Glioblastoma, hastaların genellikle öldüğü kötü huylu bir tümördür. Şu anda bir tedavi mümkün değil - ameliyat, radyasyon ve kemoterapiye rağmen. Sonunda, terminal aşamasına ulaşıldığında tam olarak belirlemek zordur. Ameliyattan sonra genellikle tümör yeniden büyür (nüks). Bu genellikle artık çalıştırılamaz. Bazen tümör, tanı anında o kadar büyük veya uygunsuz bir şekilde lokalizedir ki ameliyat edilemez. 4. derece bir tümör olarak, glioblastoma hızlı büyüme ile karakterizedir. Son aşamada tümör çok büyük. Bununla birlikte, kemikli kafatasında yalnızca sınırlı alan vardır. Beyindeki baskı artar. Kafa içi basıncının artmasıyla, hastalar daha sonra mide bulantısı ve kusmanın yanı sıra şiddetli baş ağrılarından muzdariptir. Komaya kadar bilinç bozuklukları olabilir. Hastalar genellikle uykulu ve kafası karışmış durumda. Artan kafa içi basıncına bağlı olarak, kafatasındaki çok fazla basınçla belirli beyin bölgelerinin sıkışması riski de vardır, örneğin beyin sapındaki solunum merkezi etkilenirse, solunum felci ve ölüm meydana gelir.
Konuyla ilgili daha fazlasını okuyun: Artmış kafa içi basıncı - işaretler, nedenler ve tedavi
Çoğu son dönem kanserde olduğu gibi, hastalar genellikle hastalığın uzun süresinden dolayı zayıflar. Kendinizi gevşek ve bitkin hissediyorsunuz, hatta yataktan çıkamayabilirsiniz. Daha sonra hastaya güçlü ağrı kesiciler reçete ederek acıyı biraz hafifletmeye çalışır. Hasta ayrıca bulantıya karşı ilaç alıyor. bir palyatif bakım yapılmalı.
Ayrıca şunlarla da ilgilenebilirsiniz: Son dönem glioblastoma
metastaz
Metastazlar kanseri vücuda yayar. Biri ayrıca tümörün yaydığı kelimeleri sık sık duyar. Biri, tümörün vücudun başka bir yerinde yavru yumrular oluşturmasından bahsediyor. Glioblastoma hızla büyüyen kötü huylu bir beyin tümörüdür. Sızarak büyür, yani. hem beyinde hem de meninkslerde yayılır. Sinir suyu hakkında (Likör) tümör hücreleri, merkezi sinir sistemi (beyin ve omurilik) boyunca dağıtılır ve her yere yeniden yerleşebilir. Kız tümörler, nadiren merkezi sinir sistemi dışında gelişir.
Tümör nedeniyle doğadaki değişiklikler
Her kanser, etkilenen kişinin yaşamında önemli bir dönüm noktasını temsil eder. Glioblastoma tanısının işlenmesi kişiden kişiye büyük ölçüde değişir, ancak bu teşhis tek başına büyük bir psikolojik yüktür. Birinin hayatının sonlu olduğu gerçeğiyle ani yüzleşme çoğu insanı değiştirir. Ayrıca kişilik, özellikle beyinde depolanır. beynin ön kısmında, sözde Ön loblar. Orada büyüyen tümörler, kendi beyin dokunuzu yerinden çıkardıkları için doğada organik değişikliklere yol açabilir. Ne yazık ki, hastalar genellikle sebepsiz yere saldırgan ve istismarcıdır. Bu çevre için aşırı bir yük. Hastalığın son evresinde artan kafa içi basıncı nedeniyle hastalar genellikle halsiz ve yorgun olurlar.
Bir glioblastomu tedavi edebilir misin?
Ne yazık ki, bu soruya açık bir hayır ile cevap verilmelidir. Teşhisten sonraki medyan hayatta kalma süresi bir yıldır. Tabii ki, bireysel durum istatistiklerden önemli ölçüde farklı olabilir. Özellikle genç hastalar (50 yaş altı) biraz daha iyi prognoza sahiptir. Ortalama 18 ay yaşarlar. 5 yıl sonra hala hayatta olan izole hasta vakaları da vardır. Dünyada tanıdan 10 yıl sonra hala hayatta olan birkaç hasta olması mümkündür, ancak bu kesinlikle mutlak bir istisnadır. Mevcut bilim durumunda, glioblastom için bir tedavi mümkün değildir. Çok sayıda araştırma yaklaşımı takip ediliyor, ancak şu ana kadar önümüzdeki birkaç yıl içinde tümörün iyileşmesine yol açabilecek böyle bir çığır açan terapinin keşfedilmesi olası değil. Şimdiye kadar yapılan tüm çalışmalarda sadece aylar olarak hayatta kalma süresinde bir artış elde edilebildi.
Multiform glioblastoma nedir?
Çok biçimli terimi "çeşitli", Yani. tümörle ilgili, tümörün farklı bir görünümle karakterize edilmesi. Bu terim patolojiden geliyor. Ancak deneyimsiz doktor bile MR görüntüsünde tümörün tek tip bir yapıya sahip olmadığını görebilir. Mikroskop altında kanamaları ve nekrozları (= ölü hücreler) görebilirsiniz. Her glioblastom, tanımı gereği çok formlu bir tümördür. Bu homojen olmayan (düzensiz) bileşim, glioblastomu karakterize eder.
terapi
Tedavi, tümörün en radikal cerrahi olarak çıkarılması ve ardından toplam 60 Gray (30 ayrı fraksiyon - 6 hafta boyunca 2 Gy / 5 gün / hafta) dozunda ışınlamadan oluşur. Ödem, örneğin steroid tedavisine iyi yanıt verir. deksametazon, üzerinde. Radyasyon ve ödem önleyici tedavi ile başlangıçta klinik olarak etkileyici bir iyileşme meydana gelebilir. Tümörün yenilenmiş bir oluşumu veya büyümesi (nüksetmesi) kaçınılmazdır. Ana prognostik faktörler şunlardır: yaş ve tedavinin başlangıcındaki klinik bozukluğun derecesi.
Ayrıca kemoterapi radyasyonla birlikte, özellikle madde ile birlikte temozolomit, birleştirildi veya sonradan kullanıldı. Bununla birlikte, glioma hastalarında tedavi şansı düşüktür, glioblastoma multiforme için bir yıllık sağkalım oranı% 30-40'tır. İle kemoterapi Azotlu üreler (BCNU, CCNU) sadece birkaç haftadan aylara kadar hafif bir ömür uzamasına yol açar. Azotlu ürelere bir alternatif, daha az yan etkiye sahip olan ve hücre bölünmesini inhibe eden bir ajan olan oral sitostatik olarak ayaktan hasta bazında uygulanabilen temozolomiddir. Temozolomid ile kombine radyasyon ve kemoterapi, yaşamın 14 aya uzatılmasına (temozolomid olmadan: 12 ay) ve iki yıllık sağkalım oranının% 26 (olmadan:% 10) artmasına neden olur. Sağlık durumu iyi olan 45 yaşın altındaki genç hastalar bu terapiden en çok fayda görüyor gibi görünmektedir.
Temozolomid ayrıca malign gliomların tekrarlamasının tedavisinde de kullanılır. Relaps tedavisi, hastaların yaklaşık% 50'sinde tümör büyümesinin stabilizasyonuna ve relaps tedavisinin başlamasından sonra 13 aylık bir genel hayatta kalma süresine yol açar.
Kimler ameliyat edilebilir?
Bir glioblastomun cerrahi olarak çıkarılmasına, tümörün konumu nedeniyle kolayca erişilebilir ve çıkarılabilir olduğunda karar verilir. Genellikle, tümörün hızlı büyümesinin belirtileri zaten vardır; Kesitsel görüntülemede çevreleyen dokunun yer değiştirdiği görülebilir. Buna alan tüketen etki denir. Son fakat bir o kadar da önemli olarak, hastanın genel durumu veya anestezi altına alınma kabiliyeti, ameliyat kararında belirleyicidir. Önemli beyin bölgelerine çok yakın olan tümörler ameliyat edilemez. Örneğin, konuşma veya solunum merkezi tümörün hemen yanındaysa, ameliyat mümkün veya yararlı değildir. Daha sonra tümör olarak kabul edilir ameliyat edilemez.
Işınlama
Ameliyat asla tümör hücrelerinin tamamını çıkaramaz; izole edilmiş tümör hücreleri hala mevcuttur. Bunlar büyük bir tümöre dönüşebilir. Bunu önlemek veya en azından kalan tümör hücrelerini olabildiğince öldürmek için ameliyattan sonra radyasyon tedavisi yapılır. Sadece orijinal tümör alanı değil, aynı zamanda 2-3 cm'lik bir güvenlik marjı da ışınlanır. Bazen hasta radyasyona paralel olarak kemoterapi alır.
Konuyla ilgili daha fazlasını okuyun: Radyasyon tedavisi ile tedavi
kemoterapi
Cerrahi ve radyasyona ek olarak, kemoterapi glioblastomlar için standart tedavidir. Tümör beyin dokusuna her hafta sızdığı için operasyon sırasında hiçbir zaman tümör hücreleri çıkarılamaz. Bu nedenle kemoterapi, relapssız sağkalımı en az birkaç ay uzatabilir. temozolomit tercih edilen kemoterapi ilacıdır. Kan-beyin bariyerini aşmakta iyidir. Tablet şeklinde mevcuttur ve evde alınabilir. Ek olarak, nispeten az yan etkisi vardır ve iyi tolere edilir.
İmmünoterapi
Kötü huylu tümörlerle mücadelede bugünlerde artıyor Immunotherapeutics Kullanılmış. Fakat immünoterapi terimi aslında ne anlama geliyor?
İmmünoterapi, vücudun kendi bağışıklık sistemini tümör hücrelerini öldürmek için ilaçlarla etkilemeyi içerir. Aslında birçok farklı yaklaşım için ortak bir terimdir. Glioblastoma, maksimum tedaviye rağmen çok kötü prognozla ilişkilendirilen, çok hızlı büyüyen kötü huylu bir beyin tümörüdür. Bu nedenle, büyük bir umut immünoterapiye dayanmaktadır. Bu alanda, şu anda klinik çalışmalarda yoğun bir şekilde araştırılan çok umut verici yaklaşımlar da vardır.
methadone
Artık birçok hasta ve akrabası, metadon hakkında basında çıkan haberler aracılığıyla yeni bir ümit kazanıyor. Ama gerçekler neler? Laboratuvarda, metadonun kemoterapiye daha iyi tepki verdiği ve bu nedenle daha etkili bir şekilde öldürüldüğü gösterilmiştir.
Bununla birlikte, Berlin'deki Charité'de 27 hasta üzerinde yapılan bir araştırma, metadon ile tedavi edilen grup için herhangi bir sağkalım yararı gösterememiştir. Bununla birlikte, diğer meslektaşlar, metadonlu hastaların 2-3 yıl daha uzun süre nüksetmeden yaşadığı bireysel vakaları tekrar tekrar rapor etmektedir. Bu nedenle şu anda bir tavsiyede bulunmak çok zor. İlk laboratuvar sonuçları ve bireysel vaka raporları metadon lehine konuşur. Ancak şimdiye kadar, geniş hasta popülasyonlarına sahip yüksek kaliteli klinik çalışmalar bulunmamaktadır. Kesinlikle sadece yaklaşık 3 yıl içinde bu verilere güvenebilirsiniz. Bundan önce, metadonun kanser tedavisinde önemi hakkında bilimsel olarak sağlam bir açıklama yapmak mümkün değildir. Etkilenen hastalar, tedavi eden doktorları ile metadonun dikkate alınıp alınmadığını tartışma fırsatına sahiptir. etiket dışı tedavi yine de deneysel bir şifa girişimi anlamında reçete edilemez. Etiket dışı bir terapi, doktorun, belirli bir hastalığın tedavisi için onaylanmamış olmasına rağmen, hasta için bir ilaç yazması anlamına gelir. Metadon, uzun süredir denenmiş ve test edilmiş eski bir ilaçtır. Ancak şimdiye kadar, glioblastoma için kemoterapiyi desteklemesi onaylanmadı çünkü etkinliğini kanıtlayacak geçerli bir veri yok.
Bağımlılığı tedavi etmek için metadon kullanımına ilişkin daha fazla bilgi için aşağıdaki makaleyi okuyun: Bir bağımlılığın tedavisi
Kortizona ne zaman ihtiyacınız var?
Su tutma (Ödem) tümörün etrafında, özellikle glioblastomun son aşamasında, genellikle hastalığın bir parçasıdır. Bu, sinir hücrelerinin şişmesine ve dolayısıyla kafa içi basıncının artmasına neden olur. Sözde beyin ödemi, potansiyel olarak yaşamı tehdit eden bir hastalıktır. Serebral ödemle mücadele etmek için kortizona ihtiyaç vardır. Hücre duvarlarını stabilize eder, hücreler artık kontrolsüz bir şekilde sıvıyı emmez ve tekrar boyutlarını kaybeder. Beyin şişer. Bu, kortizon uygulamasından birkaç saat sonra olur. Bu nedenle kortizon genellikle hasta için hayati bir ilaçtır.
epilepsi
Glioblastoma hastalarının yarısı da epileptik nöbetler geliştirir. Nöbetler bazen tanıya götüren tümörün ilk belirtisi bile olabilir. Tümör daha sonra cerrahi olarak çıkarılırsa, nöbet riski başlangıçta önemli ölçüde düşer. Bununla birlikte, temel olarak, beyin tümörü olan hastalarda epilepsi riski önemli ölçüde artmıştır, bu nedenle ilk ataktan sonra, daha fazla atak riskini azaltmak için ilaç profilaksisine kesinlikle başlanmalıdır.
Konuyla ilgili daha fazlasını okuyun: Beyin tümörü belirtileri
Glioblastoma Kalıtsal mı?
Neyse ki, çoğu durumda bu soru yankılanan bir hayır ile yanıtlanabilir. Bir akraba olsa bile, ör. Ebeveynlerinizden biri bir glioblastom geliştirdiyse, bu beyin tümörünü geliştirme riski genel popülasyondan daha yüksek değildir. Glioblastoma sporadik bir tümördür, yani. tümör rastgele oluşur, kalıtım kanıtı yoktur. Bununla birlikte, genellikle kötü huylu tümör riskinin arttığı nadir genetik hastalıklar vardır, örn. Li Fraumeni Sendromu yada bu Turcot Sendromu. Glioblastomalar, etkilenen ailelerde daha sık ortaya çıkabilir.